คุณหมอ kenny ตอบได้ดีค่ะ และมีความตั้งใจตอบสูงมาก
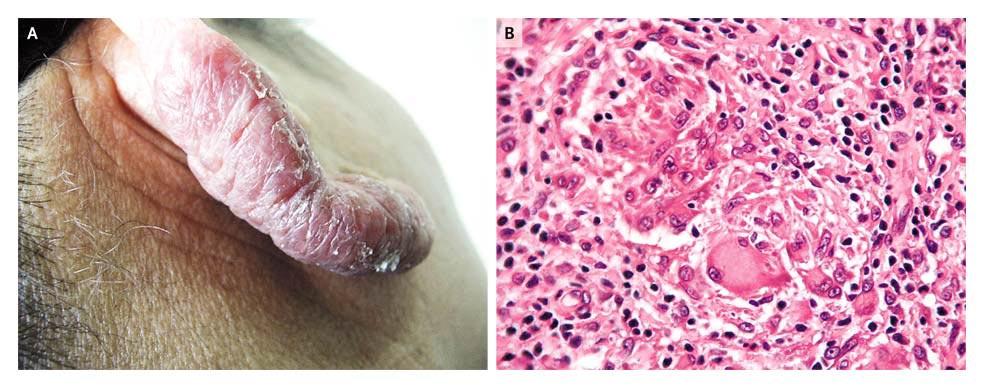
Histopathological examination (hematoxylin and eosin stain)revealed epithelioid granulomas suggestive of leishmaniasis, tuberculosis, or sarcoidosis (รูป B). ไม่พบ leishmania amastigotes ในสเมียร์จากรอยโรค และการเพาะเชื้อไม่ขึ้นเชื้อใดๆ. smear และ culture for acid-fast bacilli ก็ได้ผลลบ. A polymerase-chain-reaction (PCR) assay ทำกับ biopsy specimen ครั้งที่ 2 ได้ผลบวกสำหรับ leishmania, but the species was not specified. รอยโรคดีขึ้นด้วย atileishmanial therapy.
ผู้ป่วยรายนี้เป็นชาว Tunisia ซึ่งมี cutaneous leishmaniasis เป็นโรคประจำถิ่นในภาคกลางและภาคเหนือของประเทศ. Lupoid leishmaniasis เป็นรูปแบบหนึ่งที่พบได้น้อยของ chronic cutaneous leishmaniasis ที่สัมพันธ์กับ Leishmania tropica ใน Africa, Europe, และ Asia. ลักษณะของhistology คือ well-organized epithelioid granulomas surrounded by lymphocytes. มักไม่พบ leishmania amastigotes จาก microscopy และการเพาะเชื้อสำหรับ leishmaniasis ก็มักไม่ขึ้นเชื้อ. จำเป็นต้องใช้ PCR assay สำหรับการวินิจฉัย.
Reference: Zaz T, Turki H. Lupoid Leishmaniasis. NEJM 2009;360 (14): e20.
Posted by : cpantip , Date : 2011-03-03 , Time : 13:48:24 , From IP : 172.29.3.68
|