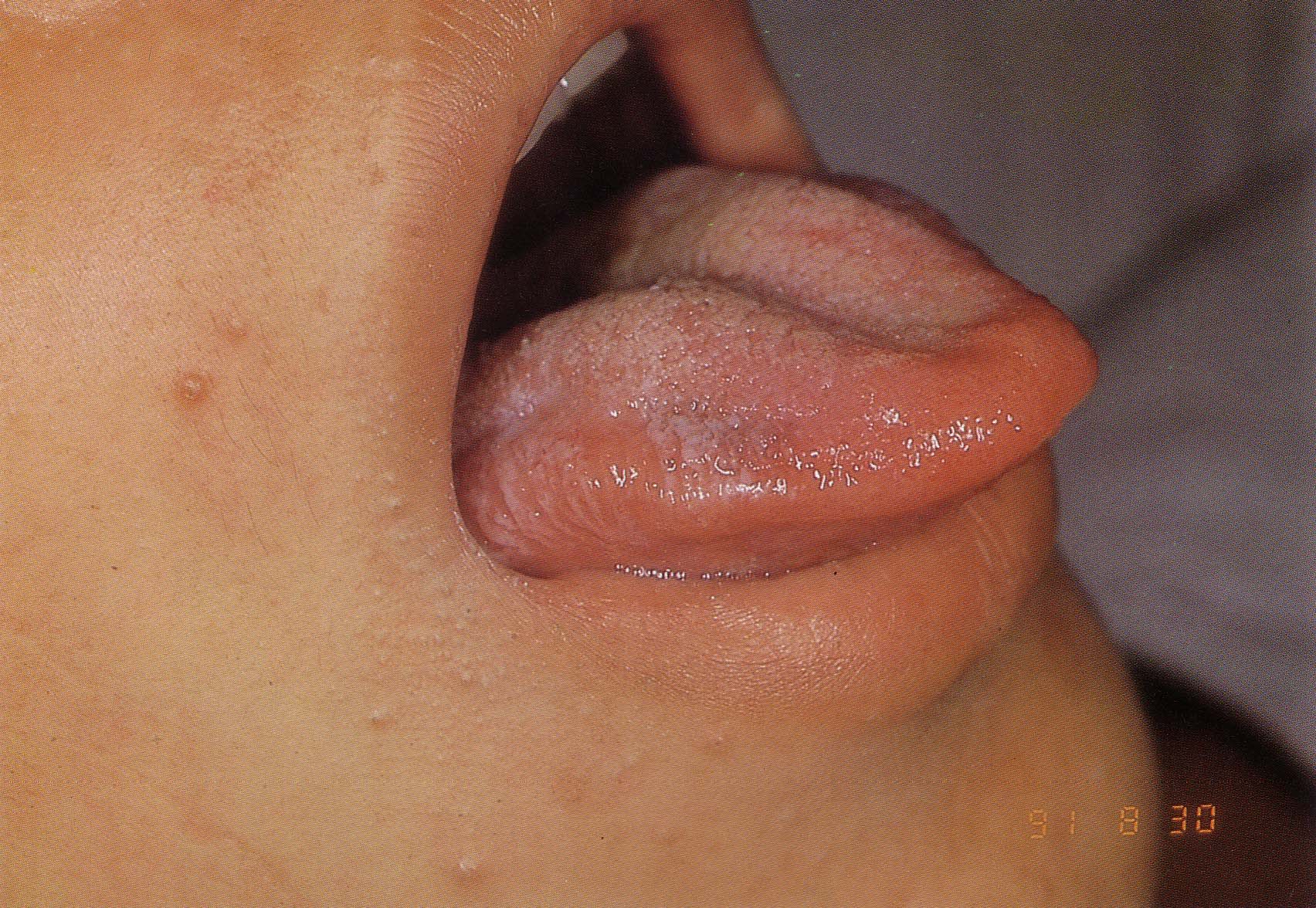
 ขอเล่าเรื่องของผู้ป่วยรายนี้ต่อนะคะ แพทย์เวร ER ให้การวินิจฉัยว่า Dengue fever Rx paracet และ ORS นัดมา 1 วัน ผป.ไม่ได้มา ผป.กลับไปเอายาที่หน่วยพยาบาลที่ทำงาน มียา amoxicillin และ ibuprofen ไข้ลดลงบ้าง หายท้องเสีย ยังมีปวดหัวบ้าง กลับไปทำงานได้ กินยาแล้วมีผื่นคันขึ้นเล็กน้อย วันที่ 14 ของไข้ ผู้ป่วยตื่นมายังสบายดี หลังกินข้าว เจ็บคอเล็กน้อย จึงกิน amoxicillin 1 ชั่วโมงต่อมา คันที่ขา 2 ข้าง มีไข้หนาวสั่น แน่นหน้าอก ปวดหัวมาก ปวดท้อง ถ่ายเหลวเป็นน้ำ (ไข้ 14 วันแล้ว) ที่ ER PE 39 C, BP 100/40, P 110, R 30/min Conscious, not pale, no jaundice Heart+lungs NAD Oral cavity: ดังในรูป Abdomen soft, not tender, liver+spleen neg Few erythematous maculopapular rash Neuro negative, no stiff neck 1. lesion ที่ลิ้นของผู้ป่วยคืออะไร มีความสำคัญอย่างไร 2. บอก problem ที่สำคัญของผู้ป่วยที่มา ER ครั้งหลังนี้ 3. จะ manage ผู้ป่วยอย่างไร Posted by : chpantip , E-mail : (chpantip@medicine.psu.ac.th) , Date : 2008-11-11 , Time : 14:49:04 , From IP : 172.29.3.68 |
